- Ушной клещ у кошек
- Особенности заболевания
- Опасность ушного клеща для кошки
- Как питомец может заразиться
- Симптомы ушного клеща у кошек
- Диагностика отодекоза
- Лечение болезни
- Лекарственные препараты от клеща
- Как проводить обработку ушных раковин
- Сопутствующая терапия
- Лечение народными средствами
- Главные правила лечения
- Есть ли сильные средства от ушного клеща
- Сколько времени нужно лечить отодекоз
- Может ли заразиться человек
- Как предупредить отодекоз
- Вылечили клещей у кота
- Материал и методы
- Результаты исследования
- Выводы
- Литература
Ушной клещ у кошек
Ушной клещ у кошек – распространенное и опасное заболевание. Выявить отодекоз на начальной стадии удается редко, поэтому зачастую хозяева приносят к ветеринарному врачу своих питомцев с запущенной формой патологии. Отсутствие лечения может привести к гибели животного, так что каждому владельцу кота следует знать, как предотвратить заражение отодекозом, какими симптомами проявляется болезнь, как вывести ушного клеща.
Особенности заболевания
Отодекоз у кошек вызывает микроскопическое (около ½ мм) насекомое Otodectes cynotus. У паразита белесое овальное тело и членистые конечности. Он любит влагу и тепло, поэтому паразитирует внутри слухового прохода животного, питаясь кожными чешуйками, кровью, лимфой. Вне тела хозяина клещ способен прожить около двух месяцев.
В большинстве случаев паразит поражает оба уха кота. Вероятность заразиться особенно высока в теплое и влажное время года – весной и ранней осенью. Группу риска составляют котята до года и ослабленные животные. От момента заражения до явных признаков присутствия клеща может пройти несколько лет. Особенно ярко заболевание проявляется, когда к повреждению кожи паразитом присоединяется бактериальная инфекция. Из-за зуда и боли измученный питомец не может спать и есть.
Опасность ушного клеща для кошки
Ушной клещ, питаясь частичками кожи, приводит к ее сильному повреждению. При отсутствии лечения у кошки могут возникнуть серьезные проблемы со здоровьем:
- нестерпимый зуд становится причиной постоянного расчесывания ушей, что ведет к повреждению капилляров, появлению обширных гематом;
- в места повреждения кожи проникают бактериальная и грибковая инфекции, начинается воспалительный процесс, ткани уха отекают, краснеют, гноятся;
- постепенно воспаление переходит на барабанную перепонку и во внутреннее ухо – развиваются отит и мирингит.
Дальнейшее промедление с терапией приведет к ослаблению, а затем к потере слуха. Боль и зуд препятствуют нормальному отдыху и приему пищи. Животное становится раздраженным, нервным, агрессивным. Со временем воспаление может проникнуть в оболочки головного мозга, что закончится летальным исходом.
Как питомец может заразиться
Кошка может подцепить ушного клеща на улице, при контакте с больными животными или в местах выгула. Большая часть бездомных кошек болеет отодекозом, поэтому отпускать домашнее животное на свободную прогулку чревато негативными последствиями.
Паразита может подхватить на обувь хозяин, случайно прогулявшись в местах, где любят собираться бродячие коты. Владелец может принести ушного клеща домой и после того, как погладит чужого питомца, больного отодекозом. Кроме того, высокая вероятность заболевания имеется в домах, где уже были (или имеются) случаи заболевания у других животных.
Котята могут заразиться при рождении от матери – носительницы ушного клеща. Возможен вариант заражения через подстилку, ковры, домашнюю мебель или посуду.
Симптомы ушного клеща у кошек
Симптомы ушного клеща у кошек в начале болезни практически отсутствуют. Отвести питомца к ветеринарному врачу нужно, если обнаружены следующие признаки болезни:
- частое чесание ушей, до кровоподтеков;
- мотание головой, беспокойство;
- выделение из слухового прохода жидкости, слипшихся кусочков серы грязно-серого или грязно-коричневого цвета;
- склеенная шерсть на ушах;
- выпадение шерсти в области ушных раковин;
- гнойные язвочки на наружном ухе;
- отечность и покраснение ушей;
- неприятный запах;
- животное ходит с наклоненной головой.
Заподозрить отодекоз нужно, если кошка периодически трясет головой и чешет уши. Выделения, запах и прочие признаки появляются позже, когда заболевание принимает запущенную форму.
Диагностика отодекоза
Даже при наличии, казалось бы, явных признаков ушного клеща кошку нужно показать ветеринарному врачу. Подобные симптомы могут появиться и при дерматозах, лишаях, грибковых и бактериальных инфекциях. Кроме того, существует и другой вид наружного микроскопического паразита, обитающего на ушах котов. Поэтому, прежде чем начинать лечение, требуется провести диагностику.
Диагноз ставится на основании осмотра и микроскопического исследования соскоба с поверхности ушной раковины. Под микроскопом врач быстро определит паразита и назначит соответствующее лечение.
Если возможности провести лабораторную диагностику нет, можно попробовать домашний способ. Для этого потребуется черный лист бумаги и лупа. Нужно взять немного выделений с внутренней поверхности ушной раковины питомца и размазать по бумаге. Если паразит есть, то на листе он выглядит как движущаяся белесая точка.
Лечение болезни
Лечение ушного клеща у кошек проводится в нескольких направлениях:
- чистка ушей специальными средствами;
- применение препарата для уничтожения паразита;
- использование наружных противопаразитарных средств;
- повышение иммунитета питомца.
Лекарственные препараты от клеща
Лекарства от ушного клеща представлены в форме мазей или капель. Среди большого ассортимента самостоятельно подобрать правильное средство трудно: следует учитывать степень поражения, наличие сопутствующих инфекций, возраст животного. При лечении отодекоза, чаще всего, применяют перечисленные ниже лекарства.
В сложных ситуациях ветеринар выпишет инъекции или антибактериальные препараты.
Как проводить обработку ушных раковин
Обрабатывать ушные раковины пушистого питомца нужно следующим образом.
- Перед использованием лекарственного средства уши кошки очищают от скопившегося налета. Это даст возможность лекарству проникнуть глубже. Для очищения применяют специальные растворы или обычное растительное масло. Поверхность уха протирают смоченным в растворе ватным диском или кусочком бинта. Перекись водорода или другие средства внутрь слухового прохода не закапывают!
- На чистую поверхность ушной раковины наносят мазь или капли в количестве, указанном в аннотации к препарату.
- Чтобы лекарство распределилось равномерно, ухо нужно немного помассировать.
- Если используются капли, то следует придержать голову кошки, чтобы предотвратить встряхивание и выброс лекарства наружу.
- В заключении рекомендуется еще раз протереть ушную раковину ватным диском, пропитанным этим же средством.
Внимание: не рекомендуется использовать ватные палочки для обработки ушей животного – возрастает вероятность травмирования слухового прохода и попадания инфекции в глубокие отделы уха.
Сопутствующая терапия
Во время лечения ушного клеща нужно иметь в виду, что паразит может перейти на туловище кошки, поэтому параллельно с обработкой ушных раковин следует проводить противопаразитарные процедуры всего тела. Для этого достаточно нанести на загривок питомца несколько капель специального препарата или обработать спреем. Среди спреев наибольшей популярностью пользуются Фронтлайн и Циодрин. Обязательно нужно проследить, чтобы животное не вылизывало шерсть в течение определенного времени.
Следует позаботиться и об иммунной системе пушистого любимца. Чем сильнее иммунитет, тем быстрее наступит выздоровление, и тем больше шансов избежать повторного заражения. Рацион кошки должен содержать большое количество витаминов, быть разнообразным. Можно добавлять в корм готовые витаминные комплексы. Также рекомендуется провести курс терапии препаратами, усиливающими защитные силы организма, – Гамавитом, Тентравитом.
Лечение народными средствами
Лечение народными средствами допустимо лишь в самом начале развития заболевания. При явно выраженных симптомах ушного клеща они подойдут только в качестве вспомогательных методов. Кроме того, народные рецепты можно применять для профилактики отодекоза.
Одним из распространенных средств для ухода за ушными раковинами кошки является зеленый чай. Его крепкий настой действует как антисептик. После того как заварка остыла, в ней смачивают ватный диск и протирают наружный слуховой проход. Отвар можно использовать как для очищения ушей перед закапыванием капель, так и для регулярного ухода.
Таким же образом применяют перекись водорода. Ее нельзя закапывать в уши, допускается только смачивать корки и протирать поверхность хряща.
Для очистки ушных раковин широко применяют масла растительного происхождения. Подойдет любое масло: оливковое, подсолнечное, вазелиновое, на основе камфоры. Масла не подходят для профилактики заболевания, но позволяют размягчить и удалить струпья. После обработки маслом уши животного нужно протереть чистым диском, чтобы масляная пленка не мешала впитываться лекарству.
Иногда для борьбы с ушным клещом у кошек рекомендуют использовать кашицу или сок чеснока, однако его раздражающее свойство в данном случае будет сильнее, чем антисептическое. Кроме того, чеснок все равно не сможет уничтожить паразита, поэтому от этого средства нужно отказаться.
Главные правила лечения
При лечении отодекоза в домашних условиях нужно придерживаться ряда рекомендаций.
- При наличии в доме нескольких животных обрабатывать от клеща нужно всех, независимо от наличия или отсутствия паразита. Котятам и кошкам во время беременности лучше использовать средства в виде спрея.
- Обязательно обработайте противопаразитарным средством подстилку питомца. Если возможно, то ее нужно прокипятить.
- До тех пор, пока средство, нанесенное на холку, не высохло, важно следить за кошкой, не давая ей облизываться.
- Так как выздоровление зависит от состояния иммунитета, необходимо обеспечить питомцу сбалансированный рацион и включить в него витаминные комплексы. Периодически выносите животное на свежий воздух.
- Ушной клещ может обитать и на мебели, коврах, щелях пола и других предметах, поэтому влажную уборку нужно делать, добавляя в воду акарицидное средство.
- Для очищения ушей кошки нельзя применять средства на основе этилового спирта.
Есть ли сильные средства от ушного клеща
Существует более сильный способ избавления от ушного клеща, чем мази и капли. Это инъекции. Их отличительной особенностью является то, что можно избавиться от всех паразитирующих насекомых одновременно (если они присутствуют). В то же время использование подобного метода чревато негативными последствиями – действующие вещества токсичны и для организма кошки. Их применение может спровоцировать аллергию, облысение, дерматозы и другие осложнения. Использование подобных препаратов противопоказано во время беременности кошки и для котят.
Сколько времени нужно лечить отодекоз
Срок лечения ушного клеща зависит от степени его распространения, наличия сопутствующих болезней, общего состояния питомца. Неосложненное течение заболевания возможно излечить в течение 1-3 недель. Если же патология привела к осложнениям, имеет место вторичная инфекция, то лечение может затянуться на несколько месяцев.
Может ли заразиться человек
При обнаружении ушного клеща у кошки многие хозяева задаются вопросом: передается ли человеку это заболевание? Отодекоз не представляет опасности для людей. Но для домашних животных, например для собак, он очень заразен. Одновременно с лечением одного питомца нужно проводить профилактические мероприятия для другого.
Как предупредить отодекоз
Поражение ушей у кошки клещом в большинстве случаев можно предупредить. Для этого следует придерживаться таких профилактических мер:
- периодически осматривать ушные раковины питомца на предмет расчесов, покраснений, отечности, струпьев;
- регулярно чистить наружный слуховой проход;
- не допускать общения с незнакомыми животными;
- укреплять иммунную систему кошки.
Внимательное отношение к питомцу и своевременное обращение к врачу поможет избежать проблем со здоровьем.
Источник
Вылечили клещей у кота
А.А. Кубанов, Ю.А. Галлямова, А.С. Кравченко
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава РФ, Москва
Как известно, часто этиологическим и патогенетическим агентом в развитии папулопустулезных дерматозов считаются клещи рода Demodex. Важным моментом является то, что клещи, осложняя имеющиеся заболевания кожи, снижают клинический эффект терапии, таким образом способствуя переходу дерматозов в хроническою форму. Дополнительную трудность для антипаразитарной терапии создает особенность строения клещей, в связи с чем возникает необходимость назначения длительных курсов терапии и выбора препаратов с минимальным размером молекул. Воздействию лекарственного препарата мешает плотная кутикула, покрывающая тело клещей, которая имеет три слоя: внешний – эпикутикула, средний – экзокутикула и внутренний – эндокутикула. Экзо- и эндокутикула непроницаемы, таким образом тело клещей труднодоступно для воздействия больших молекул экзогенных веществ, в т.ч. для акарицидных препаратов. Сообщение с внешней средой клещей происходит путем водного или газового обмена [3].
С целью достижения элиминации клещей применяют антипаразитарные (акарицидные) препараты. На протяжении многих лет наибольшую клиническую эффективность доказал метронидазол, являющийся производным нитроимидазольной группы. Данный препарат назначается курсом от 4 до 6 недель [7, 29]. Установлено, что метронидазол усиливает защитные и регенеративные функции слизистой оболочки желудка и кишечника [2, 4] и вызывает выраженное противоотечное действие [30]. Препарат обладает бактериостатическим действием, затрудняя процессы синтеза ДНК грамотрицательных анаэробных бактерий [13, 38], а также антипаразитарным в отношении Demodex folliculorum [2].
В исследованиях D.I. Grove (1997), P.G. Nielsen (1988) доказано супрессивное действие препарата на некоторые показатели клеточного иммунитета, в частности подавление хемотаксиса лейкоцитов [26, 32]. Иммуно-модулирующее действие препарат оказывает за счет ингибиции факторов роста эндотелия сосудов, препятствуя неоангиогенезу [15]. Переносимость препарата в целом удовлетворительная. К побочным эффектам относятся головная боль, тошнота, рвота, сухость во рту, крапивница, кожный зуд, лейкопения, кандидоз [13].
А.А. Франкенберг (2007) отмечает, что в последние годы значительно участились неудачи в лечении демодекоза метронидазолом. По его мнению, неэффективность терапии может быть связана с формированием устойчивости бактериально-паразитарной флоры к метронидазолу, применяемому более 40 лет [16]. В качестве альтернативного метода лечения демодекоза Я.А. Юцковская (2010) предложила применять метронидазол местно. Проведенное исследование показало значительное клиническое улучшение, которое проявлялось в уменьшении эритемы, числа папулопустулезных элементов и выраженности воспалительного процесса. По данным авторов, лабораторная элиминация клещей через 14–21 день достигала 2–3 штук в соскобе на 1 см2 [17].
Из группы других синтетических антибактериальных средств широко применяется производное 5-нитроимидазола орнидазол циклами от 8 до 10 дней. Препарат обладает как противопаразитарным, так и бактериостатическим действиями, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [4, 18].
При сравнении эффективности применения препаратов орнидазол и метронидазол А.А. Франкенбергом и соавт. (2007) были получены следующие результаты: терапевтический эффект при применении орнидазола наступает почти в 2 раза быстрее по сравнению с метронидазолом; переносимость препарата пациентами удовлетворительная; отмечены незначительные побочные эффекты, среди которых самыми частыми были тошнота и металлический привкус во рту; показатели анализов крови и мочи пациентов до и после лечения были в пределах нормы. При лечении метронидазолом побочные эффекты отмечались чаще, среди них: тошнота, металлический привкус во рту, головокружение, развитие кандидоза. В течение 9 месяцев наблюдения за пациентами, принимавшими орнидазол, отмечено отсутствие рецидивов [9, 16].
При выборе местного лечения при демодекозе следует учитывать общие принципы наружной терапии, применяемые в дерматологии. В одних случаях сразу стоит назначать этиотропную терапию, в некоторых случаях следует начинать с симптоматической терапии, направленной на устранение и разрешение островоспалительных проявлений и сопутствующих им субъективных ощущений. Необходимы строгая персонализация наружного лечения и постоянное наблюдение за состоянием больного. При острой и подострой формах воспалительного процесса сначала следует использовать лекарственные формы с поверхностным действием средств (примочки, взбалтываемые взвеси, пасты). После устранения островоспалительных явлений на следующем этапе переходят на мазевую форму препарата, воздействующую непосредственно на этиологический фактор.
В наружной терапии чаще всего используют препараты, содержащие метронидазол 1% в виде мази или геля в течение 14 дней. Метронидазол действует на неспецифическую резистентность организма и влияет на клеточно-опосредованный иммунитет [33, 35]. В качестве альтернативной терапии возможно местное применение 10%-ной мази бензилбензоат на ночь [1, 6, 23]. Высокую оценку получил гель Демотен (сера, гиалуроновая кислота, сок АлоэВера, поливинилпирролидон) для лечения пациентов с демодекозом и розацеа [14].
В особых случаях при демодекозе проводят патогенетическое лечение. Например, в случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [24].
Для терапии демодекоза окологлазничной области применяются спиртоэфирные смеси, 3–5%-ный трихополовый крем, сульфапиразин натрия, антихолинэстеразные средства (холиномиметики): физостигмин, 0,02%-ный фосфакол, 0,01%-ный армин, 0,5%-ный тосмилен [11]. Хорошие результаты лечения наблюдаются при применении блефарогеля-1 и -2, блефаролосьона [12].
В последнее время дерматологическая практика значительно обогатилась новыми лекарственными препаратами, существенно повысив возможности выбора в лечении больных паразитарными дерматозами. Высокую эффективность показал препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонилабутоксида. Его используют на пораженные участки кожи, втирая тампоном 1–3 раза в сутки. Препарат хорошо переносится и не вызывает серьезных побочных эффектов [5, 8].
Антипаразитарными свойствами также обладает перметрин (группа пиретроидов). Пиретроиды связываются с липидными структурами мембран нервных клеток, нарушая работу натриевых каналов, которые регулируют поляризацию мембран. Реполяризация мембраны затрудняется, что парализует паразита. Важен момент, когда молекулы пиретроидов способны проникать через кутикулу клеща и концентрироваться в гемолимфе [3]. Перметрина 5%-ный крем наносят дважды в день в течение 15–30 дней [31, 37]. Однако надо помнить, что проницаемость различных областей кожного покрова неодинакова. Лекарственные вещества наиболее активно проникают в кожу лица, где толщина рогового слоя минимальна, поэтому возможно быстрое развитие побочных эффектов в виде эритемы и простого контактного дерматита.
Акарицидную активность оказывают также препараты ивермектин, линдан 1%, кротамитон 10% [23, 29]. Ивермектин представляет собой синтетический дериват соединений, обладающих противопаразитарной активностью, известных как авермектины. Препарат эффективен в отношении эндопаразитов, имеющих тропизм к кожному покрову (Strongyloides stercoralis, Ancylostoma braziliense, Cochliomyia hominivorax, Dermatobia hominis, Filaria bancrofti, Wucheria malayi, Onchocerca volvulus, Loa-loa) и эктопаразитов (Sarcoptes scabies, Pediculus humanus, Demodex folliculorum и Cheyletiella spр.) [22]. В зарубежных исследованиях рекомендуется использовать ивермектин системно или топически в виде 1%-ного крема. В исследованиях доказано, что ивермектин обладает антипаразитарным и противовоспалительным действиями. Клиническое улучшение при применении наружного 1%-ного крема ивермектина наблюдалось после 12 недель терапии [27]. Перорально препарат назначается в дозе 200 мг/кг массы тела дважды с перерывом в 7 дней [28]. Однако в России данный препарат используется только для лечения демодекоза у животных. Применение 1%-ного линдана также вызывает множество сомнений из-за его нейротоксичности, поэтому в ряде стран препарат запрещен, а в некоторых – его применение ограничено [21]. Что касается лекарственного средства кротамитон 10%, то он наносится на кожу на ночь в течение двух-трех дней и довольно часто используется в детской практике [20, 34].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше таковых ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующую расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [10]. В некоторых исследованиях доказан положительный эффект применения интенсивного импульсного света (IPL – Intensive Pulse Light), открытого в 1992 г. и имеющего длину волны от 515 до 1200 нм [25]. IPL-излучение подавляет секрецию сальных желез с их последующей инволюцией, что приводит к рассасыванию лимфоцитарных инфильтратов и гибели клещей [36].
Антидемодекозным действием обладает криотерапия, а для достижения более стойкого терапевтического эффекта рекомендуется использовать криотерапию в сочетании с наружными препаратами, содержащими метронидазол [1, 19].
Несмотря на то что, по данным различных авторов, в настоящее время «золотым» стандартом и наиболее эффективным способом лечения демодекоза является системное применение противопаразитарного препарата метронидазола, препарат сам по себе оказывает много побочных эффектов и имеет ряд противопоказаний. Поскольку в медицине актуальной темой остается поиск новых лечебных средств, оказывающих наименее отрицательное воздействие на организм, нами оценена эффективность наружной терапии демодекоза по сравнению с системным использованием препаратов.
Цель настоящего исследования: сравнить традиционную схему лечения демодекоза кожи лица (250 мг метронидазола перорально 2 раза в сутки; наружно – крем 1%-ный метронидазол 1 раз в сутки в течение 20 дней) с эффективностью наружной терапии (крем метронидазола 7% наружно в течение 20 дней).
Материал и методы
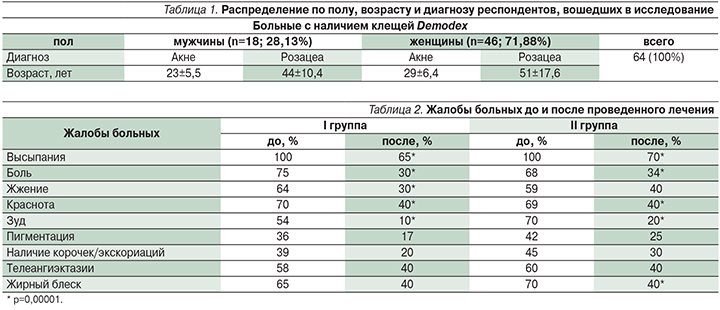
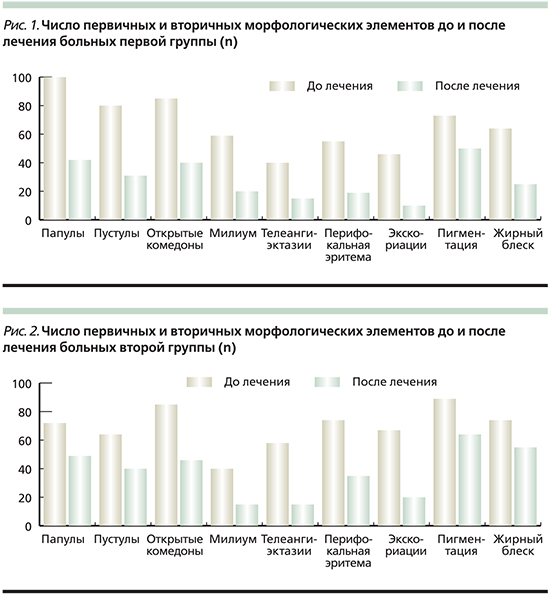
В исследование были включены 64 больных акне и розацеа, осложненных демодекозом. Диагноз акне и розацеа установлен на первичном приеме на основании клинической картины заболеваний. При этом учитывались основные жалобы пациентов, распределенных по следующим группам: высыпания, боль, жжение, краснота, зуд, пигментация, наличие корочек/экскориаций, телеангиэктазии, жирный блеск. При оценке локального статуса (status localis) были выявлены следующие первичные и вторичные морфологические элементы: папулы, пустулы, открытые комедоны, милиум, телеангиэктазии, корочки, краснота, пигментация, жирный блеск. Проведены подсчет каждого морфологического элемента и оценка клинической картины в целом на наличие перифокальной эритемы и жирного блеска кожи лица у больных до и после лечения. Все больные, включенные в исследование, были обследованы на наличие клещей рода Demodex методом соскоба кожи лица, выдавливания содержимого сальных желез до и после лечения. Диагноз «демодекоз» устанавливался при обнаружении более 5 особей клещей на 1 см2. В исследование были включены мужчины и женщины старше 18 лет с отсутствием соматической отягощенности и при подписании информированного согласия на участие в исследовании.
Все больные были разделены на две равные группы в зависимости от выбранного метода лечения. Пациенты первой группы (n=32) получали 250 мг метронидазола перорально 2 раза в сутки, наружно – 1%-ный метронидазол 1 раз в сутки в течение 20 дней, пациенты второй группы (n=32) получали 7%-ный метронидазол наружно в течение 20 дней. Метод лечения выбирался рандомно.
Статистическая обработка данных выполнена с использованием пакета программ SPSS-21. Взаимосвязь категориальных показателей устанавливалась точным методом Фишера. Точный тест Фишера – это тест статистической значимости, используемый в анализе категориальных данных, когда размеры выборки малы. Для оценки значимости различия размеров фолликул использован однофакторный дисперсионный анализ с парными сравнениями.
Результаты исследования
Из всех больных, вошедших в исследование, больных акне было 38 (59,37%), розацеа – 26 (40,62%). Распределение по полу, возрасту и диагнозу представлено в табл. 1.
Повторный визит пациентов состоялся через 20 дней непрерывной терапии. Субъективно обе схемы лечения больными переносились хорошо, побочных эффектов отмечено не было, ни один из пациентов не был исключен из группы наблюдения. Оценка эффективности терапии основывалась на жалобах больных и клинической картине. Как видно из табл. 2, после лечения статистически достоверно снизились жалобы больных на высыпания, жжение, боль, зуд, красноту. Причем у пациентов второй группы уменьшились жалобы на жирный блеск кожи, что является дополнительным преимуществом топической терапии.
Анализ клинических проявлений после проведенной терапии показал, что достоверно снизилось число следующих морфологических элементов у пациентов первой и второй групп: папулы, пустулы, перифокальная эритема, экскориации (р=0,005) по сравнению с первоначальными данными (рис. 1, 2).
При повторном соскобе на наличие клещей Demodeх в двух группах были получены следующие данные: в первой группе клещи обнаружены у 19 (30%) пациентов, во второй – у 20 (32%), т.е. клещи рода Demodex после лечения в двух группах были обнаружены примерно в равном числе случаев.
Таким образом, оценивая результаты лечения, можно констатировать, что эффективность терапии в обеих группах была одинаковой. Анализ клинической картины показал положительную динамику терапии, которая проявлялась в достоверном снижении количества морфологических элементов, характеризующих остроту воспаления. Эффективность терапии подтверждалась уменьшением субъективных жалоб больных после проведенного лечения, причем у пациентов, получавших только наружную терапию, снизились жалобы на жирный блеск кожи, что является дополнительным преимуществом. Таким образом, клинические наблюдения продемонстрировали отсутствие превосходства в системной терапии демодекоза по сравнению с наружной терапией с использованием препарата, содержащего 7%-ный метронидазол в виде крема или крем-геля, что подтверждено результатами статистического анализа.
Выводы
Проведенное нами исследование показало, что применение наружного средства, содержащего 7%-ный метронидазол, в течение 20 дней больными демодекозом по эффективности сравнимо с системным лечением метронидазолом 250 мг перорально в течение 20 дней. Наружное применение 7%-ного метронидазола дает возможность избегать полипрагмазии и системного приема препарата, что позволяет снижать риск развития побочных эффектов терапии.
Литература
1. Адаскевич В.П. Акне и розацеа. СПб., 2000. 132 c.
2. Бабаянц Р.С., Ильинская А.В., Громова С.А. и др. Метронидазол в терапии розацеа и периорального дерматита. Вест. дерматологии. 1983;1:13–7.
3. Верхогляд И.В. Современные представления о демодекозе. Леч. Врач. 2011;5.
4. Гавриленко Я.В., Вазило В.Е., Паршков Е.М. и др. К вопросу о лечении язвенной болезни желудка и двенадцатиперстной кишки метронидазолом (клинико-экспериментальное исследование). Тер. архив. 1976;5:74–9.
5. Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз. РМЖ. 2001;8(6):249–54.
6. Елистратова Л.Л., Нестеров А.С., Потатуркина-Нестерова Н.И. Современное состояние проблемы демодекоза. Фундаментальные исследования. 2011;9:67–9.
7. Жилина В.Г., Скоробогатова В.В., Базыка А.П. Лечение больных розацеа трихополом. Вест. дерматологии. 1981;11:66–7.
8. Коган Б.Г. Современные аспекты патогенеза и клинического течения демодикоза. Укр. журн. дерматологии, венерологии, косметологии. 2002;6.
9. Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis – возбудителей демодикоза человека. Укр. журн. дерматологии, венерологии, косметологии. 2001;21:37–41.
10. Махмудов А.В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Дисс. канд. мед. наук. М., 2012.
11. Парпаров А.Б., Величко М.А., Жилина Г.С. Офтальмол. журн. 1988;5:278–79.
12. Полунин Г.С., Сафонова Т.Н., Федоров А.А., Полунина Е.Г., Пимениди М.К., Забегайло А.О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза. Бюллетень СО РАМН. 2009;4(138):123–26.
13. Самцов А.В. Акне и акнеформные дерматозы. Монография М., 2009. 288 с.: ил.
14. Сирмайс Н.С., Устинов М.В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа. Вест. дерматологии и венерологии. 2011;6:85–90.
15. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. Клинические особенности и опыт комплексного лечения демодекоза глаз и кожи лица. Офтальмол. журн. 1990;7:443–45.
16. Франкенберг А.А., Шевченко В.А., Кривко С.В., Шляхова В.К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза. Червень. 2007;2:10–2.
17. Юцковская Я.А., Кусая Н.В., Ключник С.Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum. Клин. дерматология и венерология. 2010;3:60–3.
18. Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea. Ophthalmology. 1996;103(11):1880–83.
19. Beridze L.R., Katsitadze A.G., Katsitadze T.G. Cryotherapy in treatment of skin demodecosis. Georgian Med. News. 2009;170:43–45.
20. Bikowski J.B., Del Rosso J.Q. Demodex dermatitis: a retrospective analysis of clinical diagnosis and successful treatment with topical crotamiton. J. Clin. Aesthet. Dermatol. 2009;2(1):20–5.
21. Costs L.G. The neurotoxicity of organochlorine and pyrethroid pesticides. Handb. Clin. Neurol. 2015;131:135–48.
22. Dourmishev A.L., Dourmishev L.A., Schwartz R.A. Ivermectin: pharmacology and application in dermatology. Int. J. Dermatol. 2005;44(12):981–88.
23. Forton F., Seys B., Marchal J.L., Song A.M. Demodex folliculorum and topical treatment: acaricidal action evaluated by standardized skin surface biopsy. Br. J. Dermatol. 1998;138(3):461–66.
24. Forton F.M.N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link. JEADV. 2012;26:19–28.
25. Goldman M.P., Weiss R.A., Weiss M.A. Intense Pulsed Light as a Nonablative Approach to Photoaging. Dermatol. Surg. 2005;31:1179–87.
26. Grove D.I., Mahmoud A.A.F., Warren K.S. Supression of cellmediated Immunity by Metronidazole. Int. Archs Allergy Appl. Immunol. 1997;54:422–26.
27. Gupta G., Daigle D., Gupta A.K., Gold L.S. Ivermectin 1% cream for rosacea. Skin Therapy Lett. 2015;20(4):9–11.
28. Holzchuh F.G., Hida R.Y., Moscovoci B.K., Villa Albers M.B., Santo R.M., Kara-Jose N., Holzchuh R. Clinical treatment of ocular Demodex folliculorum by systemic ivermectin. Am. J. Ophtalmol. 2011;151(6):1030–34.
29. Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: A clinicopathological study. J. Am. Acad. Dermatol. 2009;60:453–62.
30. Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996;88–95.
31. Karincaoglu M., Bayram N., Aycan O., Esrefoglu M. The clinical importance of demodex folliculorum presenting with nonspecific facial signs and symptoms. J. Dermatol. 2004;3:618–26.
32. Nielsen P.G. Metronidazole treatment in rosacea. Int. J. Dermatol. 1988;27:1–5.
33. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. Unilateral demodicidosis. Eur. J. Dermatol. 1998;8(3):191–92.
34. Parodi A., Drago F., Paolino S., Cozzani E., Gallo R. Treatment of rosacea. Ann. Dermatol. Venereol. 2011;138(Suppl. 3):211–14.
35. Patrizi A., Neri I., Chieregato C., Misciali M. Demodicidosis in immunocompetent young children: report of eight cases. Dermatology. 1997;195(30):239–42.
36. Prieto V.G., Sadick N.S., Lloreta J., Nicholson J., Shea C.R. Effects of intense pulsed light on sun-damaged human skin, routine, and ultrastructural analysis. Lasers Surg. Med. 2002;30(2):82–5.
37. Swenor M.E. Is permetrin 5% cream effective for rosacea? J. Fam. Pract. 2003;52:183–84.
38. Werner H., Krasemann C., Kandler R., Wandmacher G. Metronidazole sensitivity of anaerobes. A comparison with other chemotherapeutics (author’s transl). MMW Munch Med Wochenschr.1980;122:633–36.
Источник